
Dünya genelinde yaygın olarak görülen diyabetin (şeker hastalığı) komplikasyonlarından biri ve en sık görüleni diyabetik ayak yaralarıdır. Diyabetik ayak yaraları diğer ifadeyle diyabetik ayak ülserlerinin gelişmesine neden olan risk faktörlerinin belirlenmesi ve bireylerin bu konuda bilgilendirilmesi diyabetik ayak sorununa yönelik önlemlerin alınmasında oldukça önemli bir adımdır. Ayrıca diyabetik ayak yaralarının meydana gelmesi ile hasarlı bölgenin erken fark edilmesi ve doktor desteğiyle tedavi planının oluşturulması uzuv kaybı yaşanma riskini azaltmaktadır. Bu noktada bireylerin diyabetik ayak hakkında bilgilendirilmesi ve eğitilmesi uygulamaların geliştirilmesi aşamasında önemli rol oynamaktadır.
İçindekiler
- Diyabetik Ayak Neden Olur?
- Diyabetik Ayak Kimlerde Görülür?
- Diyabetik Ayak İçin Yaygın Risk Faktörleri
- Diyabetik Ayak Belirtileri
- Diyabetik Ayak Evreleri
- Diyabetik Ayak Tedavisi
- Yara Tedavisi (Pansuman)
- Diyabetik Ayak Yaralarında Bakteriyofaj Tedavisi
- Diyabetik Ayak Yaralarında İleri Tedavi Yöntemleri
- SSS
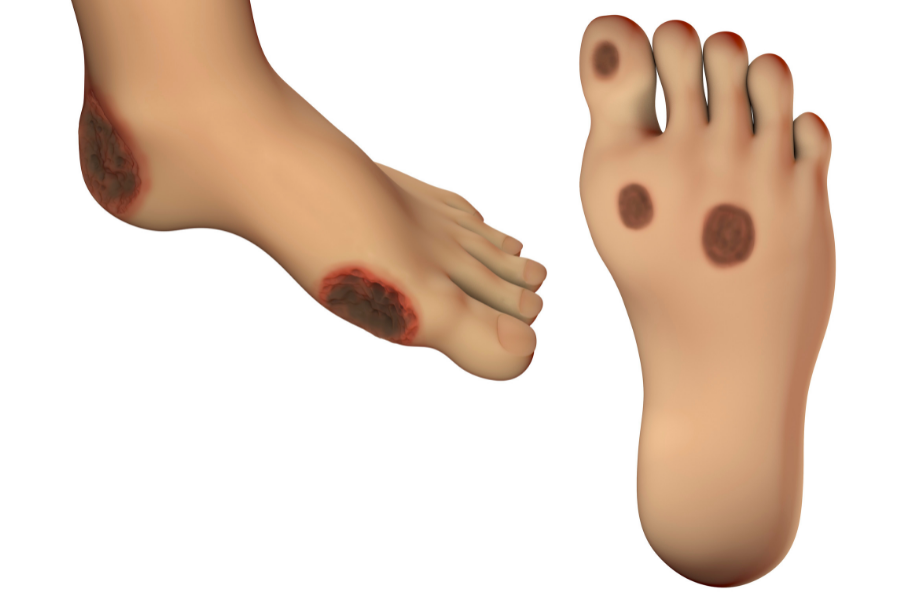
Diyabetik Ayak Neden Olur?
Diyabetin (şeker hastalığı) komplikasyonlarından biri olan diyabetik ayak yarası (ülser), yüksek kan şekeri seviyesi ile ilişkili olan metabolik bir hastalıktır. Ayak sağlığı ve bakımına yönelik doğru önlemler alınmadığında ya da diyabet hastalarının uzun süreli tedavileri sonucunda ülserli bölgenin ampütasyonuna (uzvun kesilmesi) neden olmaktadır. Diyabetik ayak yaralarının temelinde yatan nedenlere bağlı olarak tipik özellikleri vardır. Bunlar; Nöropatik, nöro- iskemik ve iskemik kökenlidir.
Kontrol altında tutulmayan kan şekeri düzeyi veya uzun dönemli kan şekeri yüksekliği ayak sinirlerinde ve damarlarında hasar oluşumuna sebep olmaktadır. Söz konusu hasar, ayaklarda hissizlik ve ağrı hissinin fark edilmemesi olarak kendini göstermektedir. Bu duruma bağlı olarak ayakta oluşan yaralanmalar geç fark edilebilmektedir.
His kaybıyla birlikte ortaya çıkan bir diğer sorun ise ısı düzeyinde meydana gelen değişimin bireyler tarafından geç anlaşılmasıdır. Örneğin, ayağı üşüyen bir kişinin ayaklarını ısıtmak için uyguladığı sıcaklık derecesinin farkında olmaması ciddi yanıklar ile sonuçlanabilmektedir.
Kan dolaşımının sağlıklı olmadığı dokularda tekrarlı şekilde meydana gelen travmalar, iskemik ülser riski arttırmaktadır. Aynı zamanda nöropati sonucunda hastaların yağ ve ter bezlerinde görev bozuklukları meydana gelebilmektedir. Söz konusu durum ise ayak yapısının bozulmasına bağlı olarak ayak tabanında kuruma, terleme bozukluğu, soyulma ve deride kalınlaşma gibi belirtilerin oluşmasına neden olmaktadır.
Belirtiler sonucunda deride meydana gelen çatlaklar ise mikroorganizmaların girişini kolaylaştırarak yarada enfeksiyon oluşumuna zemin hazırlamaktadır. Diyabetik ayak enfeksiyonu sonrası, bireylerde kemik iltihaplanması ve damar tıkanması gibi çeşitli yan etkiler gelişebilmektedir.
Hastalar his kaybına bağlı olarak ayak bölgesinde oluşan yanık ve yaralanmaların geç farkına varabilirler. Bu durum ise erken tedavi ya da koruyucu önlemlerin uygulanmasını geciktirerek diyabetik ayak yaralarının ileri boyutlara taşınmasını hızlandırır.
Yaralı bölgede oluşan hasar sonucunda, kan akışının azalmasına bağlı olarak yaraların iyileşme süreci uzayabilir veya tedavisi mümkün olmayan yaralar oluşabilir. Diyabetik ayak yaralarının erken tanı ve tedavisi hakkında detaylı bilgi almak için iletişime geçiniz.
Diyabetik Ayak Kimlerde Görülür?
Diyabetin ciddi ve en yıkıcı sonuçlarında biri olan diyabetik ayak, diyabet hastalığı olan bireylerde sıklıkla karşılaşılmakta olan bir sorundur. Diyabetik nöropati, diyabetik hastalarda %20-%40 oranında görülmektedir. Belirtilen oranın yaklaşık %50’lik kısmı ise tanı konulmasının ardından 20 yıl içerisinde atar damalarda daralma ve tıkanma ile sonuçlanır1. Diyabet hastalarının yaklaşık 40-60 milyonunda diyabetik ayak belirtileri görülmektedir2.
Yaşam kalitesinin azalmasına neden olan diyabetik ayak, bireylerin hastanede yatış sürelerinin, tedavi maliyetlerinin ve ampütasyon oranlarının artmasına neden olmaktadır.
Diyabetik ayak yaralarında ampütasyon, yaralı bölgenin enfeksiyon kapması ya da kemik iltihabı (osteomiyelit) oluşması durumunda söz konusu olabilir. Ayrıca diyabetik hastaların ampütasyon riski, diyabet hastası olmayanlara oranla 10 kat fazladır 3.
Diyabetik ayağa neden olan risk faktörünün belirlenmesi ve önlem alınması, ampütasyon oranın düşürülmesi için oldukça önemlidir.
Diyabetik Ayak İçin Yaygın Risk Faktörleri
Diyabetik hastalarda motor, duyu ve otonomik sinir sisteminde meydana gelen hasarlar diyabetik ayak oluşumunun temel nedenidir. Aynı zamanda hastaların ayak bakım sağlıklarına dikkat etmemeleri ve kontrol altında tutulamayan kan şekeri düzeyleri de diyabetik ayağın oluşumuna ve ilerlemesine sebep olmaktadır. İki ya da daha fazla risk faktörünün bir araya gelmesi ile diyabetik ayak yaraları gelişebilmektedir.
Diyabetik ayağın oluşmasına neden olabilecek risk faktörleri Tablo 2’de yer almaktadır.
Tablo 1. Diyabetik Ayak Yaraları Risk Faktörleri4
| Yaygın Risk Faktörleri | Açıklama |
| Periferik Nöropati | Hastanın ayağında duyusal uyaranlara (üşüme, karıncalanma, yanma, dokunma gibi) karşı hissizlik/duyarsızlık. Parmak uçlarından başlayarak uzvun başlangıcına doğru yayılan ağrılar görülebilir. |
| Periferik Arter Hastalığı | Periferik arter hastalığı, bacak bölgesinde yer alan atardamarların tıkanması veya daralması olarak ifade edilmektedir. Diyabetik rahatsızlığı olan bireylerde periferik arter hastalığının gelişmesi diyabetik rahatsızlık yaşamayanlara göre dört kat fazladır. Söz konusu oran diyabet süresinin uzunluğu ve yaş faktörüne göre artış göstermektedir. |
| Enfeksiyon | Diyabetik ayak yaralarında enfeksiyon oluşumu sonucunda ödem, kötü koku, irin belirtileri görülmektedir. Ancak bireyler hissizlik (nöropati) nedenine bağlı olarak deride meydana gelen nekrozu hissetmeyebilirler. Nöropatiye bağlı olarak enfeksiyon tabanlı ağrı ve sıcaklık artışları hissedilmeyebilir. |
| Diyabet Süresi | Diyabetik ayak yaralarının oluşmasında etkili olan risk faktörlerinden bir diğeri ise diyabet hastalığının süresidir. |
| Diyabete bağlı diğer komplikasyonların varlığı | Diyabetik ayak yaralarının oluşumunda diyabet hastalığına bağlı diğer komplikasyonların varlığı da etkilidir. |
| Uygun Ayakkabı Seçimi | Duyu kaybı olan nöropatik ayaklarda oluşan kemik çıkıntılarına uygulanan baskı cilt sorunlarına neden olabilir. Uygun olmayan ayakkabı seçimi sonucunda bölgeye uygulanan baskı artmakta ve bu durum ise cilt ülserine neden olabilmektedir. |
| Cinsiyet | Erkeklerde kadınlara oranla ayak basıncının daha yüksek olması, erkek bireylerde ülser oluşma riskini yüksek olmasına neden olmaktadır. 171 hasta ile gerçekleştirilen bir araştırmada diyabetik ayak ülseri gelişen hastalarda %67,3’ü erkektir. Bu sonuç ise ayak ülseri oluşumunda cinsiyetin bir risk faktörü olduğunu ortaya koymaktadır5. |
| Sigara Kullanımı | Diyabetik ayak yaraları için bağımsız bir risk faktörüdür. |
| Ayak Bakım Sağlığına dikkat edilmemesi | Ayak bakım sağlığına dikkat edilmesi ve düzenli olarak gerçekleştirilmesi diyabetik ayak yaralarının önlenmesinde oldukça önemlidir. |
| Kontrol Altında Tutulmayan Kan Şekeri Düzeyi | Diyabetik ayak yaralarının gelişmesinin nedenlerinde bir diğeri ise kandaki şeker düzeyi kontrolünün sağlanmamasıdır. |
| Travma | Nöropati oluşumuna bağlı olarak hastalar küçük ya da büyük travmaların farkına varamamaktadırlar. Tekrarlı olarak meydana gelen travmalar diyabetik ayak yaralarının diğer deyişle ülserinin kronikleşmesine neden olabilecek bir risk faktörüdür. |
Yukarıdaki tabloda belirtilen risk faktörlerine ek olarak; yaş faktörü, ülserli bölgenin büyüklüğü ve derinliği, son evre böbrek yetersizliği ve kalp rahatsızlıkları da diyabetik ayağın iyileşmesini olumsuz yönde etkilemektedir.
Diyabetik Ayak Belirtileri
Diyabetik ayak belirtileri arasında, iltihabi sıvı, şişlik, kızarıklık, yara ve kötü koku oluşumu yer almaktadır. İleri boyuttaki ayak ülserinin belirtisi ise yaralı bölgenin etrafında kan akışının sağlanmaması nedeniyle meydana gelen siyah dokudur. Söz konusu siyah doku enfeksiyon kaynaklı doku kaybına işaret etmekte olan tam ya da kısmi kangren (doku ölümü) olabilmektedir.
Tablo 2. Diyabetik Ayak Ülserlerinin Tipik Özellikleri6
| Nöropatik | İskemik | Nöroiskemik | |
| His/Algı | His Kaybı | Ağrı | Dereceli His Kaybı |
| Nasır/Nekroz | Kalın Nasır | Yaygın Nekroz | Minimal Nasır-Nekroza Eğilim |
| Yara Yeri | Pembe Renk, Granülllü Yapı, Nasırla Çevrili | Soluk Renk, Kabuklu Yapı, Zayıf Granülasyon | Zayıf Granülasyon |
| Ayak Sıcaklığı- Bası | Sıcak Ve Bası Hissi Hafif Zonklama | Zonklama Ve Sıcaklık Yok | Zonklama Ve Sıcaklık Yok |
| Diğer | Çatlak Ve Kuru Cilt Yapısı | Geç İyileşme Süreci | Enfeksiyon Riski Yüksek |
| Yaygınlık | %35 | %15 | %50 |
Diyabetik ayak yaralarında meydana gelen enfeksiyon yumuşak dokuda başlayarak derin doku ve kemiğe doğru yayılmaktadır.
Diyabetik ayak enfeksiyonunda yaranın genişliği, derinliği ve enfeksiyon sistemik bulgularının olup olmadığı kontrol edilerek enfeksiyon; hafif, orta ya da şiddetli olarak değerlendirilmektedir.
Hafif Enfeksiyon: Deri ve deri altı dokusundan tutulmalar vardır. Şişlik, kızarıklık, sıcaklık artışı, ağrı, sarı- yeşil akıntı ya da duyarlılık belirtilerinden en az iki tanesi mevcuttur.
Orta Derece Enfeksiyon: Enfeksiyonun derin dokuya yayılımına bağlı olarak derin nekroz, kemik, kas ve eklem tutulumu, apseler ya da kangren (doku ölümü) belirtileri görülmektedir.
Şiddetli Enfeksiyon: Ateş, hipotansiyon ya da hipotermi belirtileri vardır.
Diyabetik ayak yaralarının tanı ve tedavisinde geç kalınması yaranın enfeksiyon kapma olasılığını arttırmaktadır. Diyabetik ayak yaralarının tanı ve tedavisi için iletişime geçin.
Diyabetik Ayak Evreleri
En sık karşılaşılan diyabetik ayak tipleri deride meydana gelen nekroz ile seyreden nöropatik ve nöroiskemik ayaktır. Diyabetik ayak evreleri 6 ’ya ayrılmaktadır. Bunlar;
Evre 1: Nasır, şişme, nöropati ya da iskemi gibi risk faktörleri yoktur. Ayak, ülsere karşı risk altında değildir.
Evre 2: Bir ya da birden fazla risk faktörü gelişmiştir. Bu evrede ayak nöroiskemik ve nöropatik olarak ayrılabilir.
Evre 3: Ayak derisinde ülser gelişmiştir. Yara ayak tabanında veya ayağın köşesindedir.
Evre 4: Diyabetik ayak yaraları enfekte hale gelmiştir. Ve bu durum kısmi kangren oluşumuna neden olmuştur.
Evre 5: Nekroz ön plana çıkmıştır. Derin doku ve kemik hasarları meydana gelmiş ve bu durum ayağın tamamında kangren (doku ölümü) oluşması ile sonuçlanmıştır.
Evre 6. Ayak kurtarılamaz ve majör ampütasyon gerekecektir.
Diyabetik ayak yaralarının sınıflandırılmasında ülserin boyutu, derinliği, yeri ve görünümü gibi çeşitli özellikler dikkate alınır. Söz konusu sınıflandırma tedavi planının oluşturulması ve izlenmesinde önemlidir. PEDIS ve Wagner sınıflandırmaları buna örnek olarak gösterilebilir.
PEDIS sınıflamasında; Perfüzyon (Perfusion), Boyut (Extent), Derinlik (Depth), Enfeksiyon (Infection) ve His (Sensation) değerleri dört derece kullanarak değerlendirilir.
Wagner sınıflamasında ise yaranın derinliği, kangren varlığı ve altı dereceli perfüzyon kaybı değerleri beş derece kullanılarak değerlendirilir.
Diyabetik Ayak Tedavisi

Diyabetik ayak yaralarının erken tanı ve tedavisine en kısa sürede başlanması ilk aşamadır. Tedavi sürecinin başlanması ve iyileşme süresinin hızlandırılması ile yaranın enfeksiyon kapma olasılığı azalmaktadır. Diyabetik ayak tedavisinde;
- Enfeksiyonun önlenmesi,
- Kan şekeri düzeyinin kontrol altında tutulması,
- Günlük pansuman ya da solüsyonlarla yaranın boşaltılması ve temizlenmesi,
- Kemik iltihabı (osteomiyelit) gelişmesinde antibiyotik tedavisinin uygulanması,
- Gerekli durumda debridman adı verilen yöntem ile ölü deri ya da derinin çıkarılması,
- Yaralı bölgede uygulanan baskının en aza indirilmesi,
- Çıplak ayakla yürünmemesi dikkat edilmesi gerekli olan noktalardır.
Diyabetik ayak yaralarında sıklıkla görülen bakteriyel enfeksiyonlar yaraların ciddi boyutlara ulaşmasına neden olmaktadır. Ayrıca yaraların iyileşme süresini geciktirebileceği gibi tedavinin mümkün olmamasına da neden olabilir. Bu doğrultuda ise diyabetik ayak enfeksiyonun erken fark edilmesi ve tedavi aşamasına geçilmesi oldukça önemlidir. Diyabetik ayak yaralarının tedavisindeki aşamalar;
İlk Adım: Tedavi Planın Oluşturulması.
İkinci Adım: Diyabetik ayak antibiyotik tedavisi. Hastanın antibiyotik direnci olup olmadığı belirlenmelidir. Antibiyotik direnci ya da damar yolu ile antibiyotik tedavisine ihtiyaç duyan hastaların (enfeksiyon gelişen hastalarda) hastaneye yatışı gerçekleştirilmelidir.
Üçüncü Adım: Enfeksiyonun durumuna bağlı olarak antibiyotiğin tipi, dozu ve süresi belirlenir. Ağız yoluyla diyabetik ayak antibiyotik tedavisi ayakta gerçekleştirilir. Bakterinin türüne göre hangi antibiyotiğin kullanılacağı belirlenir.
Dördüncü Adım: Bir sonraki süreç ise çevresel (periferik) damar hastalığının tedavi edilmesidir. Yaralı bölgenin yeteri kadar kan ve oksijen alamaması antibiyotiklerin etkisini azaltmaktadır. Yeterli kanın dokuya ulaşması için gerçekleştirilen yeniden damarlanma (revaskülarizasyon) işlemi ile yaraların iyileşme olanağı artmaktadır.
Beşinci Adım: Gerekli durumda debridman adı verilen yöntem ile ölü deri ya da derinin çıkarılması,
Altıncı Adım: Terapötik ayakkabı ya da yürüteçler kullanılarak bölgeye uygulanan basınç azaltılması ve yaraya gerekli bakımların uygulanması gereklidir.
Yara Tedavisi (Pansuman)
Diyabetik ayak yarası pansumanında yara bakımının düzenli olarak yapılması oldukça önemlidir. Yara bakımıyla yara üzerinde enfeksiyona neden olan patojenler temizlenerek uzaklaştırılmaktadır. Yara tedavisinde; kuruyan akıntılar temizlenmeli ve yaralı bölge nemlendirilmelidir. Bakım sonrası yaranın üstünün kapatılması ile mikrop kapma ihtimaline karşı koruyucu önlem alınmalıdır.

Diyabetik Ayak Yaralarında Bakteriyofaj Tedavisi
Diyabetik ayak yaralarında enfeksiyonun meydana gelmesi etkili ve hızlı bir tedavi sürecini gerektirir. Enfeksiyonun gelişmesi ve tedavi altına alınamaması gibi durumlarda uzvun ampütasyonunu gerektiren ciddi sorunlar meydana gelebilir.
Diyabetik ayak yaralarında bakteriyofaj tedavisi en etkili yöntemlerden biridir.
Doğada; tatlı su, toprak, deniz, hayvan ve insanlarda bile bulunan bakteriyofaj, bakterilere etki ederek yok olmalarını sağlayan bir virüs türüdür. Ancak bu virüs insan vücudundaki diğer sağlıklı hücrelere etki ederek zarar vermemektedir.
Etkili ve hızlı bir şekilde bakterilerinin temizlenmesini sağlayan bakteriyofajlar kısa süre içerisinde enfeksiyonun azalmasını ve iyileşmesini sağlamaktadır.
Diyabetik ayak yaralarında bakteriyofaj tedavisi süreci:
- 1.adım: İlk olarak debridman yöntemi ile yaralı doku çıkarılır.
- 2.adım: Yaralı dokunun çıkarılması sonucu oluşan boşluk bakteriyofaj örneği ile kaplanır/örtülür.
- 3.adım: 2-3 hafta boyunca tedavi uygulanır.
- 4.adım: 5 ya da 6 günde bir düzenli analiz ve tahliller yapılarak tedavi sürecinin kontrolü gerçekleştirilir.
Diyabetik ayak yaralarında uygulanan bakteriyofaj tedavisi hakkında detaylı bilgi almak için iletişime geçin.
Diyabetik Ayak Yaralarında İleri Tedavi Yöntemleri
Dünya genelinde diyabet ve diyabete bağlı ayak ülseri sorunları oldukça yaygındır. Bu durum ise özellikle son dönemlerde ileri tedavi yöntemlerinin geliştirilmesinde etkili olmuştur. Söz konusu tedavi yöntemleri arasında; kök hücre tedavisi, büyüme faktörlerinin kullanımı, doku ya da hücresel bazlı ürünler yer almaktadır.

Kök hücre tedavisi: Diyabetik ayak yaralarında kök hücre uygulaması güvenli ve etkili görülmekte olan tedavilerden biridir. Kemik, kıkırdak ve yağ dokuları dâhil vücuttaki farklı hücre tipine dönüşebilme özelliği olan kök hücreler birçok farklı hastalığın tedavisinde kullanılmaktadır. Diyabetik ayak yaralarında hasarlı bölgeye doğrudan uygulanmakta olan kök hücre, ülserli bölgenin kapanmasını sağlar. Kök hücre tedavisine yönelik gerçekleştirilen çalışmalar diyabetik ayak yaralarında kök hücre uygulaması ile yara kapanma hızının arttığını, yara ile ilişkili enfeksiyonlar ve yan etkileri üzerinde etkili olduğunu ortaya koymaktadır.
Diyabetik ayak yaralarında uygulanan kök hücre tedavisi hakkında detaylı bilgi almak için iletişime geçin. Büyüme faktörleri: İnsan vücudunda doğal olarak üretilen büyüme faktörleri yaralı bölgelerin iyileşmesini ve yeni hücrelerin büyümesini sağlar. Büyüme faktörleri ile uygulanan tedavide diyabetik ayak ülserinin iyileşme süresi azalmaktadır.
Hücresel veya Doku Bazlı Ürünler: Keratinositler ve fibroblastlar gibi cilt hücrelerini destekleyerek doku yenilenmesi ve iyileşmesini destekleyen doku bazlı ürünler bulunmaktadır. Biyomühendislik ürünleri arasında yer alan yapay deriler de diyabetik ayak tedavisinde kullanılan ürünlerdir.
Diyabetik ayak yaralarına uygulanan Hiperbarik oksijen tedavisi (HBOT), Büyüme Faktörleri, Negatif Basınçlı Yara Tedavisi (NPWT) ve Gelişmiş Yara Bakım Ürünleri hakkında detaylı bilgilere buradan ulaşabilirsiniz.
Diyabetik ayak yaralarının oluşmaması için gerekli önlemlerin alınması ilk adımdır. Ancak diyabetik ayak ülserinin oluşması ve farkına varılması ile bireylerin etkin ve hızlı tedavi yöntemlerine başvurmaları gereklidir.
Diyabetik ayak tedavisinde ilk adım, doktorunuz ile oluşturacağınız tedavi planıdır. Bu süreçte doktor ve hasta arasındaki işbirliği oldukça önemlidir. Doktorunuzun uygulayacağı tedavi yöntemlerinin yanı sıra sizlerin de öneri ve riskleri değerlendirerek ayak sağlığı bakımınızı aksatmamanız önerilmektedir.
Diyabetik ayak yaraları ile ilgili sorunlarınızda Diyabetik Ayak Merkezi’mize ulaşabilir ve randevu için arayabilirsiniz.
Randevu ve iletişim için tıklayınız.
SSS
Diyabetik Ayak Ağrısına Ne İyi Gelir?
Diyabetik ayak ağrıları nöropatik tabanlı ise ağrı kesici kullanımıyla ağrılarda bir azalış olmamaktadır. Diyabetik ile ilişkili oluşan ayak ağrılarında kişilerin öncelikli olarak uzman hekimden yardım almaları gerekmektedir. Çeşitli tetkik ve muayene işlemleri sonucunda ağrının altında yatan neden tespit edilerek uygun bir tedavi süreci ile ağrının geçirilmesi önerilir.
Bursa’da Diyabetik Ayak Merkezi Var Mıdır?
Bursa’da diyabetik ayak tedavilerinin uygulandığı sağlık merkezi sayısı oldukça azdır. Bursa Turan &Turan Kemik Kas Eklem Sağlığı Merkezi dâhilinde yer alan Diyabetik Ayak Merkezi, diyabetik ayak yaralarının tanı ve tedavisinde hızlı ve etkili yöntemler ile hastalarına hizmet vermektedir. Bursa Diyabetik Ayak Merkezi hakkında detaylı bilgi almak için tıklayınız.
Diyabetik Ayak Ne Zaman Kesilir?
Diyabetik ayak yaralarında enfeksiyonun ilerlemesi ve tedavi sürecinde geç kalınması ampütasyon (uzvun kesilmesi) ile sonuçlanabilmektedir. Ancak uzvun ampütasyonuna bir uzman doktor değerlendirilmesi sonucunda son çare olarak başvurulmaktadır. Diyabetik ayak, hastalarda hayati risklere neden olabilecek duruma geldiğinde uzvun vücuttan uzaklaştırılması söz konusudur.






Yorum yapın